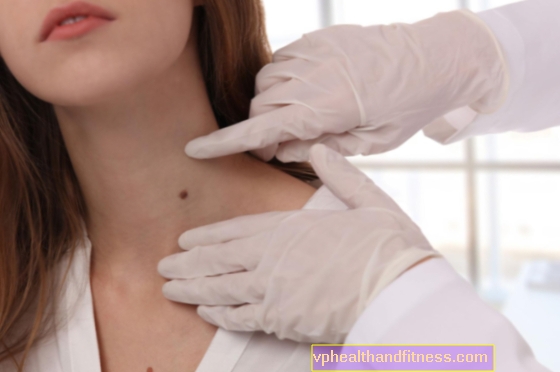
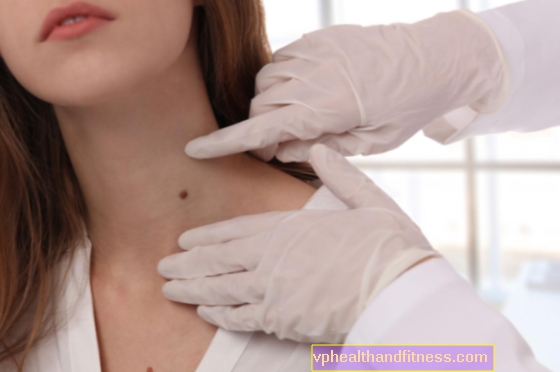
Το ωοθυλακικό λέμφωμα ανήκει στην ομάδα λεμφωμάτων χαμηλού βαθμού μη Hodgkin. Συνήθως δεν παρουσιάζει συμπτώματα για μεγάλο χρονικό διάστημα. Τι μπορεί να υποδηλώνει την ανάπτυξη του θυλακικού λεμφώματος; Πώς γίνεται η διάγνωση και πώς γίνεται η θεραπεία; Ποια είναι η πρόγνωση;
Πίνακας περιεχομένων
- Οφθαλμικό λέμφωμα: Επίπτωση
- Θυλακιώδες λέμφωμα: Παθογένεση
- Οζώδες λέμφωμα: Συμπτώματα
- Οφθαλμικό λέμφωμα: διάγνωση και διάγνωση
- Θυλακιώδες λέμφωμα: Στάδιο
- Διεθνής Προγνωστικός Δείκτης Φολκιδικού Λεμφώματος
- Θυλακιώδες λέμφωμα: Διαφοροποίηση
- Θυλακιώδες λέμφωμα: Θεραπεία και παρενέργειες του
- Θυλακιώδες λέμφωμα: Επανάληψη
- Οφθαλμικό λέμφωμα: πρόγνωση
Το ωοθυλακικό λέμφωμα (FL) είναι ένα καλά διαφοροποιημένο νεόπλασμα που ανήκει στην ομάδα των μη Hodgkin λεμφωμάτων, αλλιώς γνωστά ως μη-Hodgkin λεμφώματα.
Οι παράγοντες κινδύνου για την ανάπτυξη θυλακίου λεμφώματος είναι ακόμα άγνωστοι.
Προέρχεται από Β λεμφοκύτταρα, τα οποία αποτελούν συστατικό του λεμφικού συστήματος, δημιουργώντας κέντρα αναπαραγωγής λεμφαδένων.
Πολυάριθμες, ανεξέλεγκτες διαιρέσεις νεοπλασματικών κυττάρων στους λεμφαδένες οδηγούν στο σχηματισμό όγκων, η αναγνώριση των οποίων από τον ασθενή είναι συχνά το πρώτο σύμπτωμα της νόσου και ο λόγος να πάει στο GP.
Ο λεμφικός ιστός βρίσκεται σε όλο το σώμα, οπότε δεν υπάρχει τυπική θέση του θυλακικού λεμφώματος, αλλά παρατηρείται συχνότερα στους λεμφαδένες στον αυχένα, στις μασχάλες και στη βουβωνική χώρα.
Το ωοθυλακικό λέμφωμα είναι ένα χαμηλού βαθμού νεόπλασμα, που συνήθως χαρακτηρίζεται από αργή ανάπτυξη και καλή πρόγνωση, έχουν αναφερθεί αυθόρμητα υπολείμματα της νόσου στη βιβλιογραφία.
Χαρακτηριστικό γνώρισμα αυτού του νεοπλάσματος είναι η μακρά, ασυμπτωματική πορεία του. Για το λόγο αυτό, στις περισσότερες περιπτώσεις η ασθένεια γενικεύεται κατά τη διάγνωση και η συμμετοχή του μυελού των οστών εμφανίζεται σε περίπου 60% των ασθενών.
Οφθαλμικό λέμφωμα: Επίπτωση
Το ωοθυλακικό λέμφωμα είναι ένας καρκίνος που αντιπροσωπεύει περίπου το 20% όλων των λεμφωμάτων και περίπου το 70% των καλοήθων λεμφωμάτων με χαμηλή δυναμική ανάπτυξης και αργή εξέλιξη (τα λεγόμενα αδέξια λεμφώματα).
Όσον αφορά τον επιπολασμό, είναι το δεύτερο πιο συχνά περιγραφόμενο λέμφωμα στην Ευρώπη, μετά από διάχυτο λέμφωμα μεγάλων Β-κυττάρων (DLBCL).
Διαγιγνώσκεται ελαφρώς συχνότερα στις γυναίκες παρά στους άνδρες. Εμφανίζεται σχεδόν πάντα σε ενήλικες, πιο συχνά παρατηρείται σε μεσήλικες και ηλικιωμένους, η μέση ηλικία είναι 55-60 ετών.
Θυλακιώδες λέμφωμα: Παθογένεση
Το ωοθυλακικό λέμφωμα είναι ένας καρκίνος αλλοιωμένων λεμφοκυττάρων Β που βρίσκονται στα κέντρα πολλαπλασιασμού των λεμφαδένων.
Στους περισσότερους ασθενείς, μια κυτταρογενετική αλλαγή, ή πιο συγκεκριμένα η μετατόπιση t (14, 18), είναι υπεύθυνη για την ανάπτυξη της νόσου, ως αποτέλεσμα της οποίας ένα μέρος του χρωμοσώματος 18 έχει μεταφερθεί στο χρωμόσωμα 14.
Ως αποτέλεσμα, παράγεται υπερβολική ποσότητα της αντι-αποπτωτικής πρωτεΐνης BCL2, η οποία έχει ως αποτέλεσμα την αναστολή προγραμματισμένου, φυσιολογικού κυτταρικού θανάτου και την παθολογική, ανεξέλεγκτη ανάπτυξή τους.
Θα πρέπει να σημειωθεί ότι η μετατόπιση t (14,18) μπορεί να συμβεί σε μερικούς ανθρώπους φυσιολογικά και η απλή ανίχνευσή του δεν αποτελεί βάση για τη διάγνωση του ωοθυλακικού λεμφώματος ή την εισαγωγή εξειδικευμένης θεραπείας.
Οζώδες λέμφωμα: Συμπτώματα
Τα συμπτώματα που είναι κοινά στο λέμφωμα περιλαμβάνουν:
- λεμφαδενοπάθεια
Η διεύρυνση των λεμφαδένων στο λαιμό και στη μασχάλη είναι το πιο κοινό σύμπτωμα του καρκίνου του λεμφικού συστήματος. Οι μεγεθυνμένοι κόμβοι έχουν διάμετρο μεγαλύτερη από 2 cm και γίνονται αισθητές από τον ασθενή ως ανώδυνα υποδόρια οζίδια ή δέσμες οζιδίων πάνω από τα οποία το δέρμα δεν είναι ερυθρό ή φλεγμονή, δεν υπάρχουν συρίγγια.
Οι λεμφαδένες γλιστρούν στο δέρμα.
Η κατάσταση αλλάζει όταν μεγαλώνουν οι βαθύτεροι λεμφαδένες, οι οποίοι δεν μπορούν να εξεταστούν μέσω των στρώσεων του δέρματος.
Μπορούν να ασκήσουν πίεση σε άλλα όργανα και να προκαλέσουν βήχα, αίσθημα δύσπνοιας, κοιλιακό άλγος, πόνο στην πλάτη ή πόνο στο στήθος, ακόμη και δυσκολία στην αναπνοή.
Η νεοπλαστική διαδικασία μπορεί επίσης να περιλαμβάνει άλλα όργανα του λεμφικού συστήματος, όπως η σπλήνα, οι αμυγδαλές και πιο σπάνια τα επιπλέον λεμφικά όργανα, όπως το πεπτικό σύστημα ή το δέρμα.
- νυχτερινές εφιδρώσεις
- πυρετός χωρίς εμφανή λόγο πάνω από 38 ° C για τουλάχιστον 2 εβδομάδες
- ακούσια απώλεια βάρους άνω του 10% σε όχι περισσότερο από 6 μήνες
- κούραση
- Ελλειψη ορεξης
- αναιμία
- λοιμώξεις, συχνά κρυολογήματα και λοιμώξεις που είναι δύσκολο να θεραπευτούν και να επαναληφθούν
- αιμορραγία, εκχύμωση, αλλαγές στο δέρμα που προκαλούνται από μειωμένο αριθμό αιμοπεταλίων. Τα αιμορραγικά ούλα και οι ρινορραγίες είναι συχνές, καθώς και αυξημένη προδιάθεση για μώλωπες
- σπληνομεγαλία ή διεύρυνση του σπλήνα
Οφθαλμικό λέμφωμα: διάγνωση και διάγνωση
Τα σημεία και τα συμπτώματα που αναφέρει ο ασθενής μπορεί να ζητηθεί από τον ιατρό να υποπτευθεί το ωοθυλακικό λέμφωμα.
Για τη διάγνωση της νόσου, είναι απαραίτητο να πραγματοποιηθούν εξειδικευμένες απεικονίσεις και εργαστηριακές εξετάσεις, αλλά η τελική διάγνωση μπορεί να γίνει μόνο με βάση την ιστοπαθολογική και ανοσοϊστοχημική εξέταση του λεμφαδένα.
Ολόκληρος ο λεμφαδένας συλλέγεται για εξέταση σε νοσοκομειακό περιβάλλον, υπό τοπική ή γενική αναισθησία, και στη συνέχεια μεταφέρεται στο εργαστήριο και αξιολογείται από έναν παθολογικό ειδικό με μικροσκόπιο.
Πρέπει να θυμόμαστε ότι η διάγνωση δεν πρέπει να γίνεται με βάση την εικόνα BAC (βιοψία αναρρόφησης λεπτής βελόνας) του λεμφαδένα, καθώς δεν επιτρέπει την αξιολόγηση της δομής του ιστού του όγκου.
Επιτρέπεται μόνο σε εξαιρετικές καταστάσεις, όταν οι βλάβες βρίσκονται σε ασυνήθιστη τοποθεσία και δεν είναι δυνατή η πλήρης συλλογή τους για εξέταση.
Επιπλέον, κυτταρογενετικές δοκιμές, δοκιμές ανοσοφαινοτυπίας, καθώς και φθορισμού in situ υβριδισμός (FISH) θα πρέπει στη συνέχεια να πραγματοποιηθούν για να εκτιμηθεί εάν συμβαίνει μια τυπική μετατόπιση t (14, 18).
Με βάση τον τύπο και τον αριθμό των κυττάρων που αποτελούν τον λεμφαδένα, ο γιατρός διαγνώζει το θυλακιώδες λέμφωμα και το ταξινομεί σύμφωνα με το ιστοπαθολογικό στάδιο: 1, 2, 3A ή 3B.
Σε κάθε ασθενή που έχει διαγνωστεί με τη νόσο, πρέπει να εκτελούνται τα ακόλουθα:
- βιοψία μυελογράφου και μυελού των οστών για επιβεβαίωση ή αποκλεισμός της εξάπλωσης του όγκου στο μυελό των οστών
- περιφερικό αίμα με επίχρισμα
- βιοχημικές δοκιμές της λειτουργίας του ήπατος και των νεφρών
- δοκιμές δραστικότητας γαλακτικής αφυδρογονάσης (LDH)
- συγκεντρώσεις β2-μικροσφαιρίνης, πρωτεϊνογράφημα
και πολλές άλλες δοκιμές εργαστηρίου και απεικόνισης. Μόνο μετά από πλήρη διάγνωση και προσδιορισμό της κατάστασης της υγείας του ασθενούς είναι δυνατή η έναρξη ειδικής θεραπείας.
Θυλακιώδες λέμφωμα: Στάδιο
Μετά την ιστοπαθολογική εξέταση του λεμφαδένα και τη διάγνωση του ωοθυλακικού λεμφώματος, ο γιατρός πρέπει να καθορίσει το στάδιο της νεοπλασματικής νόσου (σταδιοποίηση). Είναι απαραίτητο να καθοριστεί το σχέδιο θεραπείας του ασθενούς.
Το σύστημα που επιτρέπει στον γιατρό να αξιολογήσει το βαθμό εξάπλωσης του ωοθυλακικού λεμφώματος είναι η διεθνής ταξινόμηση σύμφωνα με Αν Άρμπορ.
Αξιολογούμε τον αριθμό των κατειλημμένων ομάδων λεμφαδένων και άλλων οργάνων του λεμφικού συστήματος, τη σχέση τους με το διάφραγμα, την εμπλοκή του μυελού των οστών, καθώς και τη συμμετοχή απομακρυσμένων οργάνων.
Μια επιπλέον παράμετρος που λαμβάνεται υπόψη κατά τον προσδιορισμό της σοβαρότητας της νόσου είναι η παρουσία γενικών συμπτωμάτων της νόσου, όπως νυχτερινές εφιδρώσεις, πυρετός άνω των 38 ° C για μη εμφανή λόγο που διαρκεί περισσότερο από 2 εβδομάδες και απώλεια βάρους κατά 10% σε όχι περισσότερο από 6 μήνες.
Όταν ο γιατρός προσδιορίζει την παρουσία των παραπάνω συμπτωμάτων, προσθέτει το γράμμα "B" στους λατινικούς αριθμούς I έως IV που περιγράφει τη σοβαρότητα της νόσου, εάν δεν υπάρχουν γενικά συμπτώματα, προσθέτει το γράμμα "A".
Το γράμμα "E" στην ταξινόμηση Ann Arbor υποδηλώνει το θυλακιώδες λέμφωμα που έχει μια εξω-οζική θέση, δηλαδή καταλαμβάνει ένα όργανο ή ιστούς διαφορετικούς από τους λεμφαδένες (εξωσωματικές).
Το γράμμα "S" προστίθεται όταν ο σπλήνας εμπλέκεται στη νεοπλαστική διαδικασία.
| Στάδιο προόδου ασθενειών | Χαρακτηριστικό γνώρισμα |
| ΚΑΙ | Συμμετοχή μόνο μιας ομάδας λεμφαδένων ή περιορισμένη εμπλοκή ενός μεμονωμένου οργάνου ή εξω-λεμφικού σημείου (I E) |
| ΙΙ | Συμμετοχή δύο ή περισσότερων ομάδων λεμφαδένων μόνο στη μία πλευρά του διαφράγματος ή εντοπισμένη εμπλοκή της εξω-λεμφικής θέσης με μία ή περισσότερες περιοχές λεμφαδένων (II E) |
| III | Η εμπλοκή των λεμφαδένων και στις δύο πλευρές του διαφράγματος, μπορεί να συνοδεύεται από εξω-λεμφική θέση (III E) |
| IV | Διάχυτη ή διάχυτη εμπλοκή ενός ή περισσότερων επιπλέον λεμφικών οργάνων |
| ΚΑΙ | Τα γενικά συμπτώματα απουσιάζουν |
| σι | Υπάρχουν γενικά συμπτώματα |
| ΜΙΚΡΟ. | Συμμετοχή της νεοπλαστικής διαδικασίας του σπλήνα |
Διεθνής Προγνωστικός Δείκτης Φολκιδικού Λεμφώματος
Ο ειδικός Follicular Lymphoma International Prognostic Index (FLIPI) χρησιμοποιείται για την αξιολόγηση της πρόγνωσης των ασθενών με θυλακοειδή λέμφωμα.
Με βάση τις ακόλουθες 5 παραμέτρους, είναι δυνατόν να προσδιοριστεί ο κίνδυνος εξέλιξης της νόσου μετά το τέλος της θεραπείας και να προσαρμοστεί ο αριθμός των επισκέψεων παρακολούθησης στον θεράποντα ιατρό.
FLIPI 1 → συνολική πρόγνωση επιβίωσης
- λαμβάνοντας περισσότερες από 4 κομβικές τοποθεσίες
- ηλικία ασθενούς άνω των 60 ετών
- αυξημένη δραστικότητα γαλακτικής αφυδρογονάσης (LDH)
- ασθένεια σταδίου III ή IV σύμφωνα με την Ann Arbor
- συγκέντρωση αιμοσφαιρίνης μικρότερη από 12 g / dL
| ΚΙΝΔΥΝΟΣ | Αριθμός παραγόντων | Αρρωστος | 5ετής συνολική επιβίωση | 10ετής συνολική επιβίωση |
| Χαμηλός | 0-1 | 36% | 91% | 71% |
| Εμμεσος | 2 | 37% | 78% | 51% |
| Υψηλός | >=3 | 27% | 53% | 36% |
FLIPI 2 → πρόγνωση επιβίωσης χωρίς εξέλιξη
- λεμφαδένες μεγέθους άνω των 6 cm
- εμπλοκή μυελού των οστών
- ηλικία ασθενούς άνω των 60 ετών
- βήτα-μικροσφαιρίνη πάνω από το ανώτερο όριο του φυσιολογικού
- συγκέντρωση αιμοσφαιρίνης μικρότερη από 12 g / dL
| ΚΙΝΔΥΝΟΣ | Αριθμός παραγόντων | Αρρωστος | 5ετής συνολική επιβίωση | 10ετής συνολική επιβίωση |
| Χαμηλός | 0-1 | 20% | 91% | 80% |
| Εμμεσος | 2 | 53% | 69% | 51% |
| Υψηλός | >=3 | 27% | 51% | 19% |
Θυλακιώδες λέμφωμα: Διαφοροποίηση
Το ωοθυλακικό λέμφωμα θα πρέπει να διαφοροποιείται από άλλες νεοπλαστικές ασθένειες του λεμφικού συστήματος, ειδικά από άλλα λεμφώματα μικρών κυττάρων Β-Hodgkin. Ιδιαίτερη προσοχή πρέπει να δοθεί στα εξής:
- χρόνια λεμφοκυτταρική λευχαιμία (CLL)
- λέμφωμα κυττάρων μανδύα (MCL)
- λέμφωμα περιθωριακής ζώνης σπληνικών Β κυττάρων (SMZL)
- λεμφοπλασματικό λεμφώμα (LPL)
Πριν από την τελική διάγνωση, οι προαναφερθείσες πολλαπλασιαστικές ασθένειες θα πρέπει να αποκλειστούν επειδή χαρακτηρίζονται από παρόμοια κλινικά συμπτώματα.
Το ωοθυλακικό λέμφωμα δεν πρέπει να διαγνωστεί χωρίς ιστοπαθολογική εξέταση του νοσούντος ιστού και ανοσοϊστοχημείας.
Θυλακιώδες λέμφωμα: Θεραπεία και παρενέργειες του
Η θεραπεία του θυλακώδους λεμφώματος πρέπει να προσαρμόζεται ξεχωριστά σε κάθε ασθενή, ανάλογα με την ιστοπαθολογική ταξινόμηση του λεμφώματος, το κλινικό στάδιο της νόσου, την ηλικία του ασθενούς, την κατάσταση της υγείας και την παρουσία ταυτόχρονων ασθενειών.
Συνήθως λαμβάνει χώρα σε εξειδικευμένα κέντρα, όπου ειδικοί γιατροί επιλέγουν ασθενείς με κατάλληλα θεραπευτικά σχήματα.
Οι κύριοι στόχοι της θεραπείας είναι:
- αναστέλλοντας την ανάπτυξη νέων καρκινικών κυττάρων
- καταστροφή καρκινικών κυττάρων
- θεραπεία συμπτωμάτων ασθένειας
- βελτίωση της ποιότητας ζωής του ασθενούς
Μέθοδοι θεραπείας ωοθυλακίων λεμφώματος
- ΠΑΡΑΤΗΡΗΣΗ
Ένας ασθενής που έχει διαγνωστεί με χαμηλή μάζα όγκου, αλλά δεν έχει ακόμη συμπτώματα όπως πόνο, πυρετό, απώλεια βάρους ή εφίδρωση τη νύχτα, συχνά παρακολουθείται στενά χωρίς καμία θεραπεία.
Οι ασθενείς βρίσκονται υπό τη συνεχή φροντίδα των γιατρών και η εξειδικευμένη θεραπεία ξεκινά μόνο μετά την εμφάνιση των πρώτων συμπτωμάτων της νόσου ή την εξέλιξή τους. Η όλη διαδικασία παρακολούθησης ενός ασθενούς μπορεί να διαρκέσει έως και 10 χρόνια.
Υπήρξαν περιπτώσεις (5-25% των ασθενών) αυθόρμητης παλινδρόμησης του ωοθυλακικού λεμφώματος με χαμηλό στάδιο και χαμηλό φορτίο όγκου.
Οι παρενέργειες αυτής της μεθόδου θεραπείας περιλαμβάνουν το αυξανόμενο άγχος του ασθενούς που σχετίζεται με την έλλειψη χορήγησης φαρμάκων και τη στάση αναμονής.
Είναι πολύ σημαντικό ο γιατρός να μιλήσει με τον ασθενή, κατά τη διάρκεια του οποίου ο ασθενής έχει χρόνο και ευκαιρία να θέσει οποιεσδήποτε ερωτήσεις που τον ενοχλούν για την ασθένεια και τη θεραπεία.
- ΑΚΤΙΝΟΘΕΡΑΠΕΙΑ
Η ακτινοθεραπεία είναι μια μέθοδος θεραπείας που χρησιμοποιεί ακτινοβολία για να καταστέλλει την ανάπτυξη και την καταστροφή των καρκινικών κυττάρων.
Στη θεραπεία του ωοθυλακικού λεμφώματος, η πιο συχνά χρησιμοποιούμενη είναι η ριζική ακτινοθεραπεία των περιοχών που είχαν αρχικά προσβληθεί.
Είναι μια τεχνική στην οποία μια ακτίνα ακτινοβολίας δημιουργείται από μια ειδική συσκευή τοποθετημένη σε απόσταση από τους ιστούς και κατευθύνεται στην περιοχή του σώματος όπου βρίσκεται ο όγκος.
Οι σύγχρονες συσκευές επιτρέπουν την ακριβή κατεύθυνση της δέσμης ακτίνων στην πληγείσα περιοχή, η οποία επιτρέπει την προστασία υγιών γειτονικών ιστών.
Οι παρενέργειες αυτής της θεραπείας περιλαμβάνουν συμπτώματα που σχετίζονται με την ακτινοβόληση οργάνων που επηρεάζονται από μια πολλαπλασιαστική διαδικασία ή γειτονικά με αυτά, τα οποία δεν μπορούν να προστατευτούν από την ακτινοβολία.
Το δέρμα μπορεί να γίνει ξηρό, χαλαρό και πιο χρωματισμένο, ενώ στην επιφάνεια του εμφανίζονται συχνά οι τελαγγειεκτασίες, δηλαδή οι αγγειακές αράχνες.
Πολύ σπάνιες επιπλοκές θεραπείας περιλαμβάνουν την ανάπτυξη δευτερογενούς όγκου στους ακτινοβολημένους ιστούς. Αυτό πρέπει να λαμβάνεται υπόψη κατά την απόφαση σχετικά με αυτήν τη μέθοδο θεραπείας.
- ΧΗΜΟΘΕΡΑΠΕΙΑ
Η χημειοθεραπεία είναι μια μέθοδος θεραπείας που συνίσταται στη χορήγηση εξειδικευμένων φαρμάκων σε ασθενείς, τα λεγόμενα κυτταροστατικά, σχεδιασμένα να καταστρέφουν, να αναστέλλουν την ανάπτυξη και να εμποδίζουν τη διαίρεση των καρκινικών κυττάρων.
Τα φάρμακα χορηγούνται μέσω της ενδοφλέβιας, στοματικής ή ενδορραχιαίας οδού όταν ο όγκος έχει εξαπλωθεί στο κεντρικό νευρικό σύστημα και απαιτείται η χορήγηση χημειοθεραπείας στο εγκεφαλονωτιαίο υγρό.
Ο ειδικός ιατρός αποφασίζει σχετικά με τον τρόπο χορήγησης, τον τύπο και το πρόγραμμα χημειοθεραπείας που θα λάβει ο ασθενής.
Η θεραπεία πολλαπλών φαρμάκων είναι ένα θεραπευτικό σχήμα στο οποίο χρησιμοποιούνται πολλοί χημειοθεραπευτικοί παράγοντες ταυτόχρονα.
Οι παρενέργειες της χημειοθεραπείας περιλαμβάνουν αναιμία, αδιαθεσία, κεφαλαλγία, ναυτία και έμετο, πυρετό, συμπτώματα που μοιάζουν με γρίπη, έλκη στο στόμα και στο λαιμό, προσωρινή αδυναμία ή απώλεια μαλλιών, αλλαγές στο δέρμα, διάρροια, δυσκοιλιότητα, εμμηνορροϊκά προβλήματα και προβλήματα όπως με ούρηση και ακόμη και αλλαγή στο χρώμα του.
Η εμφάνιση ανεπιθύμητων ενεργειών και η έντασή τους εξαρτώνται ξεχωριστά από τον οργανισμό κάθε ασθενούς, τη θεραπεία που χρησιμοποιείται, το θεραπευτικό σχήμα και τον συνδυασμό φαρμάκων. Οι ανεπιθύμητες ενέργειες εμφανίζονται συχνότερα με θεραπεία πολλαπλών φαρμάκων παρά με μονοθεραπεία.
- ΚΥΡΙΑ ΣΧΗΜΑΤΑ ΤΗΣ ΘΕΡΑΠΕΙΑΣ ΤΟΥ ΛΕΥΜΑΤΟΣ
Τα θεραπευτικά σχήματα με τη χρήση διαφόρων χημειοθεραπευτικών παραγόντων προσδιορίζονται ανάλογα με την κλινική πρόοδο του όγκου σύμφωνα με την ταξινόμηση Ann Arbor και τον προγνωστικό δείκτη FLIPI.
Η θεραπεία συνήθως αποτελείται από 2-4 ή 6-8 κύκλους χημειοθεραπείας που χορηγούνται κάθε 3-4 εβδομάδες.
- CVP (κυκλοφωσφαμίδη, βινκριστίνη, πρεδνιζόνη)
- R-CVP (ριτουξιμάμπη, κυκλοφωσφαμίδη, βινκριστίνη, πρεδνιζόνη)
- CHVP (κυκλοφωσφαμίδη, δοξορουβικίνη, βινκριστίνη, πρεδνιζόνη)
- R-CVP (ριτουξιμάμπη, κυκλοφωσφαμίδη, δοξορουβικίνη, βινκριστίνη, πρεδνιζόνη)
- ΑΝΟΣΟΘΕΡΑΠΕΙΑ
Ραδιοανοσοθεραπεία, δηλαδή θεραπεία με μονοκλωνικό αντίσωμα στο οποίο συνδέεται ραδιενεργή ουσία.
Είναι ένα εξειδικευμένο φάρμακο το οποίο, αφού αναγνωρίσει τα αντιγόνα στα καρκινικά κύτταρα, απελευθερώνει μια ραδιενεργή ουσία και έτσι καταστρέφει τα καρκινικά κύτταρα.
Τα αντισώματα που χρησιμοποιούνται στη θεραπεία του θυλακικού λεμφώματος είναι το rituximab, καθώς και τα ραδιοσημασμένα αντισώματα όπως το 90Y-ibritumomab tiuxetan και το ιωδιούχο νάτριο-131 tositumomab.
- ΧΕΙΡΟΥΡΓΙΚΗ ΕΠΕΜΒΑΣΗ
Οι όγκοι του λεμφικού συστήματος σπάνια καλύπτουν μια περιοχή του σώματος, επομένως η χειρουργική θεραπεία συμβαίνει σε εξαιρετικές καταστάσεις, δεν είναι μια τυπική μέθοδος αντιμετώπισης λεμφωμάτων, αλλά συμπαγών όγκων.
- ΜΕΤΑΦΡΑΣΗ ΚΥΤΤΑΡΙΚΟΥ ΚΥΤΤΑΡΟΥ
Η μεταμόσχευση βλαστικών κυττάρων είναι μια μέθοδος θεραπείας με πολλές παρενέργειες και συνεπώς δεν χρησιμοποιείται συνήθως. Συνίσταται στη συλλογή των βλαστικών κυττάρων του ίδιου του ασθενούς (αυτομόσχευμα, αυτομόσχευμα) ή από έναν ειδικά επιλεγμένο δότη (αλλομόσχευμα, αλλογενή μεταμόσχευση) και την εμφύτευσή τους μετά την ολοκλήρωση της χημειοθεραπείας υψηλής δόσης, η οποία έχει σχεδιαστεί για την καταστροφή καρκινικών κυττάρων. Τα βλαστικά κύτταρα εισάγονται στο σώμα του ασθενούς με ενδοφλέβια έγχυση.
- ΠΑΡΑΤΗΡΗΣΗ ΜΕΤΑ ΤΗΝ ΘΕΡΑΠΕΙΑ
Ένας ασθενής που έχει υποβληθεί σε θεραπεία λεμφώματος ωοθυλακίων πρέπει να παραμείνει σε συνεχή επαφή με τον αιματολόγο που παρακολουθεί και να υποβάλει αναφορά στις προγραμματισμένες επισκέψεις παρακολούθησης.
Το ιατρικό ιστορικό του ασθενούς και η φυσική εξέταση καθώς και οι εργαστηριακές εξετάσεις πρέπει να πραγματοποιούνται κάθε 3-6 μήνες μετά την ολοκλήρωση της θεραπείας και στη συνέχεια κάθε 1 έτος, ή συχνότερα, εάν το κρίνει απαραίτητο ο θεράπων ιατρός.
Οι εξετάσεις απεικόνισης, όπως η υπολογιστική τομογραφία, δεν πρέπει να πραγματοποιούνται σε κάθε ιατρική επίσκεψη λόγω των υψηλών δόσεων επιβλαβών ακτίνων Χ.
Αρκεί εάν παραγγέλλονται κάθε 6 μήνες για τα πρώτα 2 χρόνια και μετά μία φορά το χρόνο.
Οι συχνές ιατρικές εξετάσεις και η ενδελεχής διάγνωση των ασθενών επιτρέπουν την έγκαιρη ανίχνευση της υποτροπής της νόσου και την εκ νέου έναρξη της θεραπείας.
Θυλακιώδες λέμφωμα: Επανάληψη
Η υποτροπιάζουσα ασθένεια σημαίνει ότι τα καρκινικά κύτταρα επιστρέφουν στο σώμα σας.
Για να προσδιοριστεί εάν το θυλακιώδες λέμφωμα έχει γίνει επιθετικό, ο λεμφαδένας πρέπει να ανακτηθεί για ιστοπαθολογική εξέταση.
Η θεραπευτική αγωγή ενός ασθενούς με υποτροπιάζουσα νεοπλασματική νόσο εξαρτάται σε μεγάλο βαθμό από την κατάσταση της υγείας του και την αποτελεσματικότητα προηγούμενων μεθόδων θεραπείας.
Οι πιο συνηθισμένες θεραπείες για υποτροπιάζουσα νόσο περιλαμβάνουν ανοσοχημειοθεραπεία, μονοθεραπεία με rituximab και χημειοθεραπεία υψηλής δόσης με μεταμόσχευση των βλαστικών κυττάρων του ίδιου του ασθενούς.
Είναι σημαντικό να θυμάστε να κάνετε τεστ απεικόνισης κατά τη διάρκεια της θεραπείας και να αξιολογείτε την απόκριση στη θεραπεία χρησιμοποιώντας υπολογιστική τομογραφία, μαγνητικό συντονισμό (MRI) ή τομογραφία εκπομπής ποζιτρονίων (PET).
Η εξέταση ΡΕΤ είναι μια εξειδικευμένη τεχνική απεικόνισης που χρησιμοποιεί ακτινοβολία που παράγεται στους ιστούς του ασθενούς με ασθένειες, μετά από προηγούμενη ενδοφλέβια χορήγηση ενός ραδιοφαρμακευτικού προϊόντος.
Η πιο συνηθισμένη είναι 18F φθοροδεοξυγλυκόζη (FDG), η οποία περιέχει το ραδιενεργό ισότοπο του φθορίου.
Λόγω του γεγονότος ότι ο μεταβολισμός της επισημασμένης γλυκόζης σε νεοπλασματικούς ιστούς είναι πανομοιότυπος με αυτόν της φυσιολογικής γλυκόζης και πολύ πιο έντονος από ότι σε υγιείς ιστούς, είναι δυνατόν να εντοπιστούν οι περιοχές στο σώμα του ασθενούς όπου η νεοπλαστική διαδικασία λαμβάνει χώρα με μεγάλη ακρίβεια.
Οφθαλμικό λέμφωμα: πρόγνωση
Το ωοθυλακικό λέμφωμα είναι ένα αργό, προοδευτικό, χαμηλού βαθμού, λεμφικό νεόπλασμα, συνήθως με καλή πρόγνωση.
Το χαρακτηριστικό του είναι πολλά χρόνια, ο ασθενής μπορεί να ζήσει για περίπου 10 χρόνια χωρίς θεραπεία, όταν το λέμφωμα δεν προκαλεί συμπτώματα και διαγιγνώσκεται σε πρώιμο στάδιο κλινικής προόδου.
Στο 15% των ασθενών, η εξέλιξη της νόσου εμφανίζεται πολύ γρήγορα, μόνο περίπου 2 χρόνια περνούν από τη διάγνωση του καρκίνου στο θάνατο.
Ο διεθνής προγνωστικός δείκτης του ωοθυλακικού λεμφώματος FLIPI1 και FLIPI2 χρησιμοποιείται για την αξιολόγηση της πρόγνωσης των ασθενών με ωοθυλακικό λέμφωμα, που συζητήθηκε με περισσότερες λεπτομέρειες παραπάνω.





.jpg)